Il Ministero della Salute ha reso noti in questi giorni i risultati contenuti nelle griglie di valutazione dei Livelli Essenziali di Assistenza (LEA), sigla che indica le prestazioni e i servizi che il Servizio Sanitario Nazionale (SSN) è tenuto a fornire a tutti i cittadini, gratuitamente o dietro pagamento del ticket, con le risorse pubbliche raccolte attraverso la fiscalità generale.
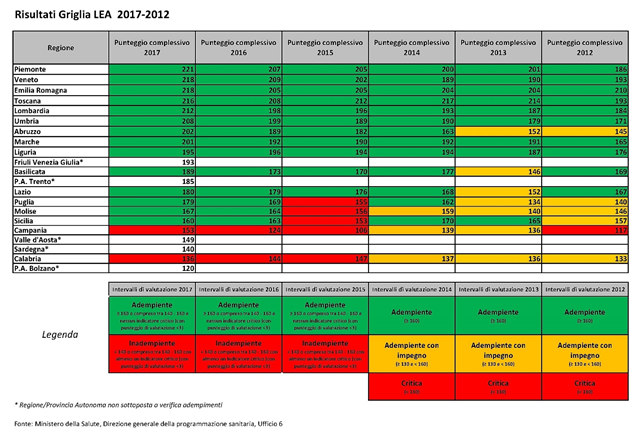
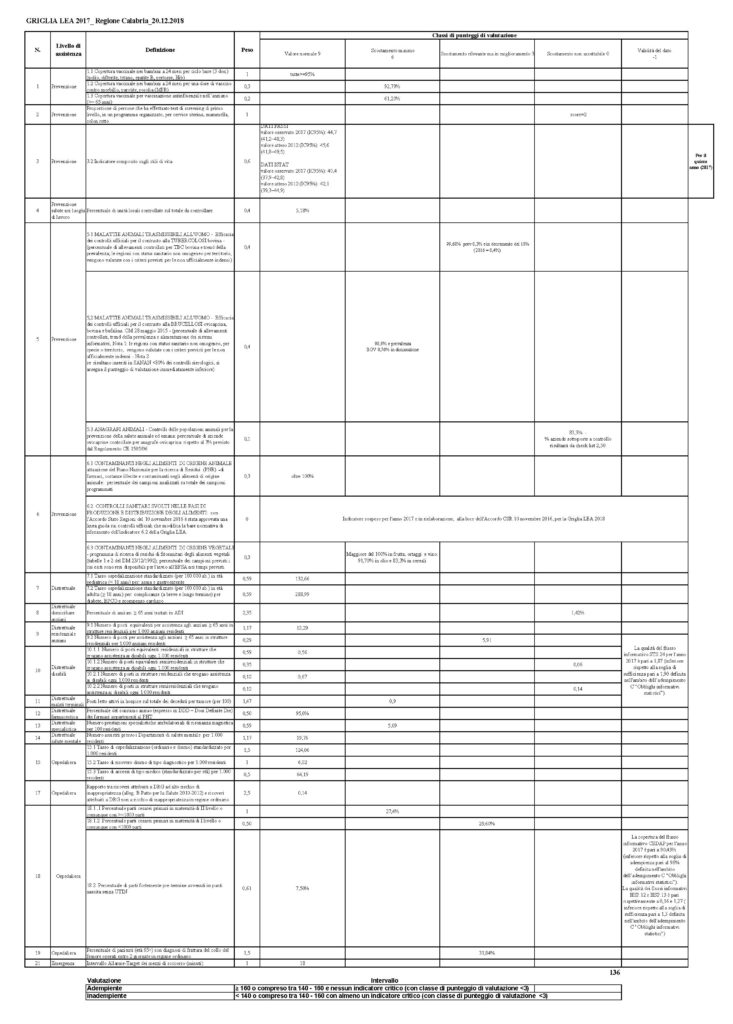
I dati pubblicati collocano, per l’ennesima volta, la Calabria all’ultimo posto con un punteggio (136) addirittura inferiore rispetto a quello dello scorso rapporto ministeriale (144) nonostante il commissariamento regionale del settore doveva porre riparo proprio a questo grosso ed annoso deficit.
I dati pubblicati collocano, per l’ennesima volta, la Calabria all’ultimo posto con un punteggio (136) addirittura inferiore rispetto a quello dello scorso rapporto ministeriale (144) nonostante il commissariamento regionale del settore doveva porre riparo proprio a questo grosso ed annoso deficit.
Qui la prima considerazione: quando gli interventi di “risanamento” sono solo di natura economica e mirano al paraggio del bilancio di settore, il risultato è questo! Soldi a pioggia ai privati e carenza nel servizio fornito ai cittadini. Si privatizzano, come al solito, i profitti e si socializzano le perdite e gli effetti del mal governo!
La sanità calabrese, è inutile ribadirlo, è tra le più care ed inefficienti d’Europa perché depredata da interessi privati: migliaia le morti (evitabili) che si sono verificate in questa situazione deficitaria e molte altre arriveranno finché questa logica continuerà a dominare.
I cittadini calabresi hanno minore aspettativa di vita rispetto al resto d’Italia e d’Europa perché sono penalizzati da situazioni ambientali e sociali di grave rischio, una povertà diffusa e una sanità data in pasto al malaffare e alla clientela corporativa.
La salute e la sanità sono sottoposte a ripetuti attacchi e a tagli di spesa pubblica che producono e favoriscono diseguaglianze nella tutela e nell’accesso alle cure. Contemporaneamente viene incentivato l’ingresso in sanità di gruppi privati, con un obiettivo chiaro: fare profitto sulla nostra salute.
Come in tutta Europa, anche in Italia assistiamo a un sistematico definanziamento del Servizio Sanitario Nazionale: piccoli ospedali e servizi territoriali vengono chiusi o depotenziati; la moltiplicazione di visite ed esami, favorita dal pagamento a prestazione, produce liste d’attesa che rendono difficile ottenere in tempi opportuni le cure realmente utili e non garantiscono l’accesso a migliaia di persone; le condizioni di lavoro di chi opera in ambito sanitario peggiorano.
L’attuale proliferazione di coperture sanitarie assicurative private o mutualistiche – purtroppo inserite anche nei contratti collettivi di lavoro – indebolisce ulteriormente il sistema, creando una situazione a due velocità: un servizio sanitario pubblico “al ribasso” per i meno abbienti (o per chi non ha una sufficiente tutela contrattuale) e una sanità privatizzata differenziata per chi se la può pagare (o a seconda dei diversi benefit previsti dal proprio ruolo lavorativo).
Un Servizio Sanitario Nazionale pubblico, come dimostrano tutti gli studi comparativi internazionali, è invece meno caro e tutela tutta la popolazione.
Sul fronte regionale, i passati interventi (decreto n. 64 /2016 ed il n. 30/2016) dell’ex commissario ad acta alla sanità, Massimo Scura, hanno mirato ad una riorganizzazione delle reti assistenziali con nuovi ed ulteriori tagli ai servizi sanitari e favorendo al contempo un modello di sanità privata; tutto questo nonostante le evidenti carenze del sistema sanitario regionale, come evidenziato, ad esempio, da un recente studio condotto dall’università svedese di Göteborg sulla qualità della sanità in Europa, che colloca la Calabria all’ultimo posto tra le 172 regioni europee.
Ma anche i dati sulla qualità dei servizi delle pubbliche amministrazioni prodotti del famigerato Cnel non smentiscono la tendenza confermando, ancora una volta, che il sistema sanitario calabrese è il peggiore che ci sia in Europa.
A chi, allora, conviene privatizzare e commercializzare la salute?
Sicuramente all’industria farmaceutica e ai produttori di apparecchiature sanitarie, ai grandi gruppi di cliniche e case di riposo private (che in Calabria sono oltre 450) e alle compagnie assicurative, che fanno profitti con i nostri soldi (ticket, compartecipazione alla spesa, rette, premi).
Da poco più di un mese sono stati nominati, alla guida del sistema sanitario regionale, il nuovo commissario, il generale dei Carabinieri Saverio Cotticelli e il subcommissario Thomas Schael.
Ci sembra troppo presto per esprimere un giudizio sul loro operato.
Di certo non ci ha mai convito – e questo in generale – la logica del commissariamento che, di fatto, priva un’intera Regione dei poter decisionali e deresponsabilizza il ceto politico dalle loro responsabilità politiche, amministrative e governative riducendo, nella fattispecie, il settore sanitario ad un mero settore tecnico; come se, appunto, l’eterna crisi del sistema sanitario in Calabria fosse solo una questione di bilanci da sistemare e non invece una scelta di indirizzo politico e sociale da parte di chi ci governa.
Ma a cosa serve un servizio sanitario nazionale se il sistema nel suo complesso non pone le dovute attenzioni alla prevenzione e al diritto a una vita sana? Perché nei tanti piani di rientro e nei bilanci regionali si fa fatica a individuare qualche voce che contempli la prevenzione e il diritto al benessere?
Occorrerebbe rimettere al centro della programmazione i determinanti socio-sanitari, cioè tutti quei fattori, ordinati gerarchicamente, che stabiliscono l’incidenza di una specifica malattia su un individuo. Ad esempio, prima troviamo il contesto politico e socio-economico generale (la società capitalista in cui viviamo), poi i determinanti strutturali del singolo individuo (classe sociale, razza, genere, ecc.), e infine l’accesso alle risorse e gli stili di vita individuali. Avere un quadro analitico chiaro relativo ai determinanti socio-sanitari permetterebbe una programmazione puntuale delle risorse finanziarie e una pianificazione degli interventi strutturali, evitando così di cadere nella tentazione campanilistica o da tifoso da stadio dell’apertura di questo o quell’altro ospedale chiuso.
A tal riguardo un recente studio pubblicato in Francia dall’Agenzia Nazionale di Sanità evidenzia che oltre quindicimila casi di cancro ogni anno sono direttamente attribuibili alla classe sociale di appartenenza del malato. Le classi popolari sono maggiormente vittime di cancro alle vie respiratorie e all’apparato digestivo. Tra le cause principali si annoverano l’inquinamento atmosferico e le malattie professionali. A questi si aggiunge la questione del lavoro: luoghi insalubri, ritmi stressanti e usuranti, sono gli elementi che più incidono sulle patologie. Infine, viene evidenziata la correlazione tra salute e luogo in cui si abita: chi vive in prossimità di strade trafficate o luoghi inquinati è esposto a un rischio maggiore. Secondo una recente ricerca dell’Università della British Columbia, pubblicata sulla rivista Environmental Health, vivere nelle vicinanze di strade principali o autostrade espone i cittadini a una maggiore incidenza alla demenza, al Parkinson, all’Alzheimer e alla sclerosi multipla. I ricercatori, inoltre, hanno scoperto che vivere vicino a spazi verdi, come i parchi, ha effetti protettivi contro lo sviluppo di questi disturbi neurologici. Appare del tutto inutile evidenziare quale fascia sociale oggi è più esposta a smog e clacson e quale invece ha la possibilità di vivere in quartieri riservati, senza traffico e pieni di spazi verdi. I nessi tra questioni socio-economiche e ambientali e il diritto alla salute sono sempre più evidenti, anche lì dove non esistono studi sistematici tra lo sviluppo di alcune malattie e i determinanti socio-ambientali e sanitari.
Ma un altro aspetto che spesso viene sottaciuto è quello della povertà sanitaria. In Italia, secondo una ricerca del Censis, nel 2016 sono 11 milioni le persone che hanno dovuto rinviare o rinunciare a prestazioni sanitarie a causa delle difficoltà economiche, 2 milioni in più rispetto al 2012. Sempre più famiglie si rivolgono agli enti assistenziali per le medicine di cui hanno bisogno e la loro percentuale è salita dell’8,3% nel 2016 rispetto all’anno precedente. Più i soldi mancano, dunque, meno si fanno visite mediche, e, anche qualora si facciano, spesso non ci sono le condizioni strutturali per curarsi.
Nel Rapporto Donare per curare: povertà sanitaria e donazione farmaci, promosso dalla Fondazione Banco Farmaceutico, si può leggere come in 3 anni la richiesta di farmaci sia salita del 16%. Gli utenti complessivi sono cresciuti nel 2016 del 37,4% con i 1.663 enti sostenuti dal Banco Farmaceutico che hanno aiutato oltre 557 mila persone, il 12% dei poveri italiani. Gli aumenti maggiori si evidenziano al Nord Ovest (+90%) e al Centro (+84%). La crescita più significativa è tra gli stranieri (+46,7%), i maschi (+49%) e le persone sopra i 65 anni di età (+43,6%).
I dati appaiono abbastanza trasversali tra il Nord e il Sud del Paese, con un Nord colpito maggiormente dalla crisi e dai processi di impoverimento e “decetomedizzazione” (o proletarizzazione se vogliamo) nonostante i livelli LEA pongano le strutture sanitarie settentrionali ai primissimi posti in termini di prestazioni e qualità. Ad ogni modo, sono sempre e comunque le fasce sociali deboli o indebolite a essere colpite dalla malasanità e dai processi di privatizzazione nel settore. In alcuni contesti sociali inizia a preoccupare la mancanza dell’accesso al medico di base: circa 500 mila persone non hanno una regolare iscrizione al Servizio Sanitario Nazionale. Sono perlopiù italiani privi di domicilio o che vivono in case occupate, figli di immigrati irregolari che magari frequentano le nostre scuole, lavoratori (spesso anche comunitari) con permesso di soggiorno scaduto. Una situazione che il cosiddetto decreto Lupi ha inumanamente esasperato solo per la becera volontà di contrastare le occupazioni a scopo abitativo, mettendo la residenza al centro di tutte le procedure burocratiche.
Per le cure urgenti quindi rimane solo il pronto soccorso: una sorta di take-away della salute a cui ci si rivolge nell’85% dei casi per ricevere cure “non essenziali”. Ma anche qui il Servizio Sanitario, nel tentativo di ridurre le spese, ha eretto una giungla normativa e burocratica, esasperata dal federalismo sanitario, creando differenze abissali fra regione e regione. Si è stimato, ad esempio, che il costo di un intervento medio in pronto soccorso si aggira sui 250 euro, con punte di 400 euro e un minimo di 150 euro. Una cifra che fa paura se moltiplicata per i grandi numeri che oggi aziende ospedaliere registrano. Tutto questo perché la logica dell’accentramento geografico delle strutture sanitarie, il taglio lineare alle spese sanitarie e le privatizzazioni spingono una massa enorme di poveri, senzatetto e fasce impoverite a ricorrere a quest’ultima spiaggia.
Un’adeguata politica sanitaria che ridia dignità al malato, garantisca un accesso alle cure e soprattutto che metta al centro una politica sanitaria basata sul benessere e la prevenzione, non può far a meno di alcuni passaggi fondamentali tra i quali:
-
centralità della prevenzione e della promozione della salute in tutti gli aspetti della vita e del lavoro;
-
prestazioni sanitarie efficaci e accessibili a tutti, senza vincoli di cittadinanza;
-
finanziamento del settore sanitario basato sulla fiscalità generale;
-
incompatibilità della sanità con le logiche del mercato e della privatizzazione;
-
ruolo attivo delle persone nei propri percorsi di cura e nella definizione delle politiche di salute.
Una sanità, insomma, che non si limiti a erogare passivamente servizi e prestazioni, ma che sia attiva nel comprendere i bisogni di salute della popolazione e nel garantire programmi condivisi di prevenzione e promozione della salute. È indispensabile che la presa in carico della persona sia multiprofessionale e multidisciplinare, integrando sistema sanitario e socio-assistenziale e che si riparta dalla formazione dei professionisti, per sviluppare contenuti e competenze per un approccio globale alla persona. La localizzazione delle strutture sanitarie deve essere il frutto di questa metodologia di programmazione e non soltanto legata alle pratiche campanilistiche e clientelari.
******
Gennaro MONTUORO (Redazione Malanova)
12.01.2019


